大腸肛門病センター
| 大腸肛門病センター | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 9:00~12:00 | 〇 | - | ◎ | - | - | 〇 | - |
| 17:00~19:00 | - | 〇 | 〇 | - | - | - | - |
- ただし、緊急の場合には「一般外来」にて対応可能です。
- 土曜午後、日曜、祝日、年末年始は休診となります。
◎女性医師との二診制
| 大腸肛門病センター | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 9:00~12:00 | 〇 | - | ◎ | - | - | 〇 | - |
| 17:00~19:00 | - | 〇 | 〇 | - | - | - | - |
◎女性医師との二診制




当外来は内科、外科の垣根なく大腸肛門疾患を診るというコンセプトの元、設立いたしました。肛門を消化管、特に大腸の終末臓器であるという観点から大腸の一部として位置づけ、「機能」に重きを置いて治療に取り組んでいます。対象大腸疾患は慢性便秘症、過敏性腸症候群、大腸切除後機能障害、便失禁(便もれ)、炎症性腸疾患(クローン病、潰瘍性大腸炎、急性腸炎、憩室症、虚血性腸炎)などです。
一方、対象肛門疾患は痔核(いぼ痔)、痔瘻(あな痔)、裂肛(きれ痔)をはじめ、肛門周囲膿瘍、肛門狭窄、膿皮症、癌、尖圭コンジローマ、肛門周囲湿疹、術後機能障害などです。ガイドラインやエビデンスに基づき、学会認定専門医の資格を持った医師がいかなる疾患に対しても根拠のある適切な対応、治療をご提供いたします。
私たちは「自分たちの行っている治療が本当に正しいのか?」、「自分たちの知識が正しいのか?」を常に考えて治療を行っています。また、これまでにたくさんの「学会発表」を行ってきましたが自己満足で終わらぬよう「論文執筆」にも努めてまいりました。(以下文中 マークは当院から発表しました論文と著書です。学会発表内容は紙面の都合上割愛いたします)。
以下に当センターでの治療の方針、概略を提示いたします。
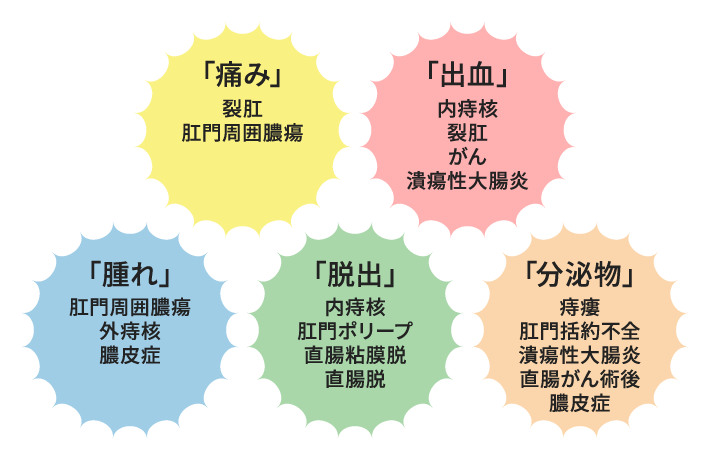
肛門疾患の代表なものを簡単にご説明いたします。
痔核は排便が良くないと症状が露見することが多いです。発生場所によって内痔核と外痔核に分けられます。
内痔核は痛みが少なく、出血や排便時脱出(排便で飛び出る)の症状が多いです。
内痔核の治療には大きく分けて①内服や軟膏による保存的治療、②薬剤による硬化療法(薬剤で固める)、③専用ゴム輪による痔核結紮けっさつ術(ゴムで縛る)、④根治切除術の4つがあります。
当院では以上の治療法を個々の痔核のグレード(別表)に応じ決定しております。
当院では上記治療法は全て可能です。グレードⅢ以上は再発が少ないという理由から世界的にスタンダードである根治切除術が当院の推奨術式です。
硬化療法はジオン®によるALTA療法も行っております。
| 内痔核の グレード分類 |
|
|---|---|
| Ⅰ | 脱出はない |
| Ⅱ | 脱出はあるが自然に戻る |
| Ⅲ | 脱出はあるが手を使って戻す |
| Ⅳ | 脱出が戻らない |
外痔核は痛みとしこりの症状が多く、皮下血腫塊です。突然できることが多く、排便やスポーツなどが誘因になります。
肛門外に発生しているので指で戻せません。
治療は大きさにもよりますが投薬や血栓摘出を行います。
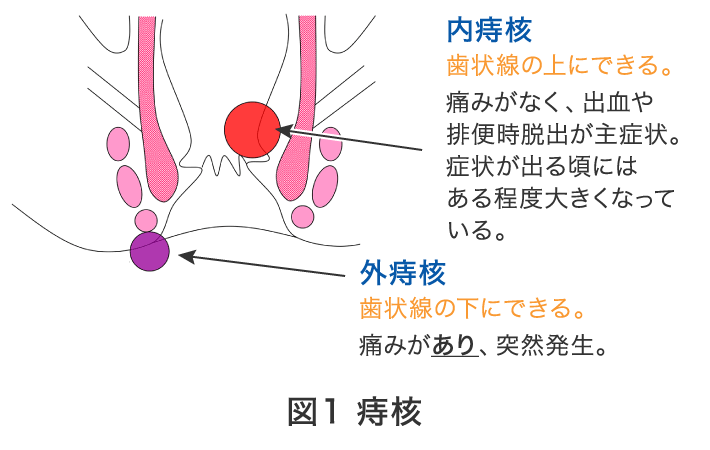
肛門腺(粘液を分泌する働き)に逆行性細菌感染が及ぶと発生すると考えられています。
肛門周囲に進展し皮膚に穴(瘻孔)をトンネル状に作り分泌物や膿が出るため大変不快な疾患です。肛門周囲に膿が溜まる「肛門周囲膿瘍」の大部分の行く末です。
当院のデータでも非高齢者の男性に多く、便性が軟便や下痢の方に多いという結果でした。手術が唯一の治療法です。
当院では触診だけでなく経肛門エコーやMRI(院外依頼)で術前にシミュレーションを行い、タイプに分けて術式を決めています。
痔瘻の基本術式は「瘻管開放術」か「瘻管くり抜き術」です。「瘻管開放術」は再発が少ないのが利点です。
一方、「瘻管くり抜き術」は肛門括約筋を可及的に温存し瘻管を切除するため術後の肛門機能を損なうことが少ないのが利点です。
症例によってはシートン(セトン)法(ゴム紐などによる経時的痔瘻結紮術)を行うこともあります。
当院では上記いずれの治療も可能ですが「瘻管くり抜き術」を積極的に行っています。
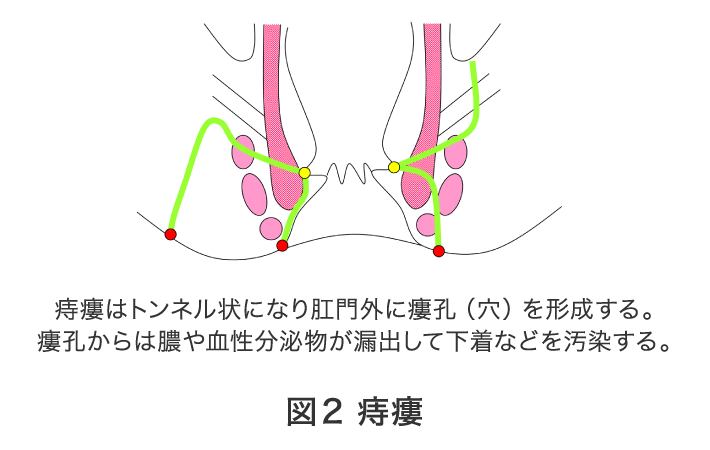
硬便の排便などで肛門上皮(皮膚の一部)が裂けて裂傷となったものです。専門施設の実力を表すともいわれる裂肛の治療を当院では積極的に行っています。
出血はペーパーに付着する程度ですがカミソリで切られたような激痛を伴います。
痛みは排便時から排便後しばらく、続くこともあります。
「きれ痔」とお伝えしますと安心される方が多いのですが速やかに(2~3週間以内)治療を行わないと慢性化し排便が困難となります。
多くは肛門括約筋の攣縮を伴っており肛門全体の緊張度が増し(機能的肛門狭窄)、悪循環に陥り治りません(図4)。
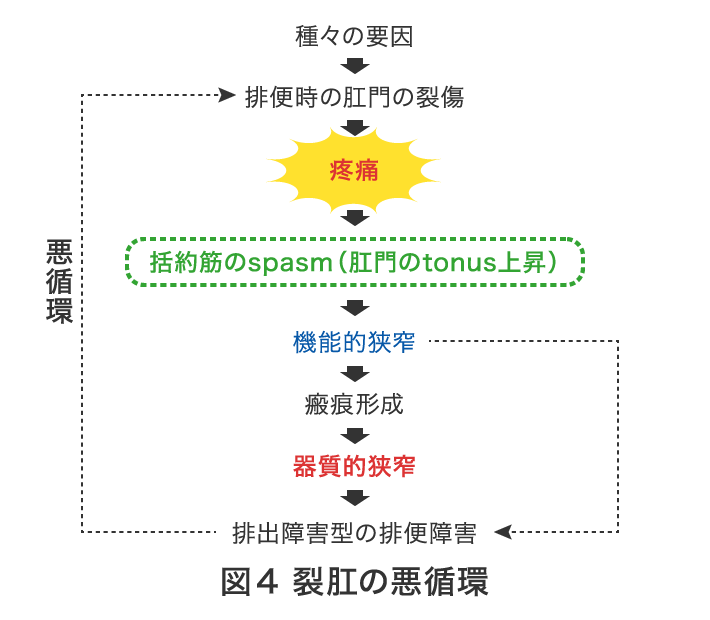
裂肛の治療は、まずは攣縮を緩和させるために鎮痛、排便コントロール、軟膏などによる保存的治療ですが難治例や排便状態が悪い例は手術が必要です。
当院ではガイドラインに則って術前に肛門の内圧検査を行いその結果で最終的に術式(皮膚弁移動術/内肛門括約筋切開術)を決定します。
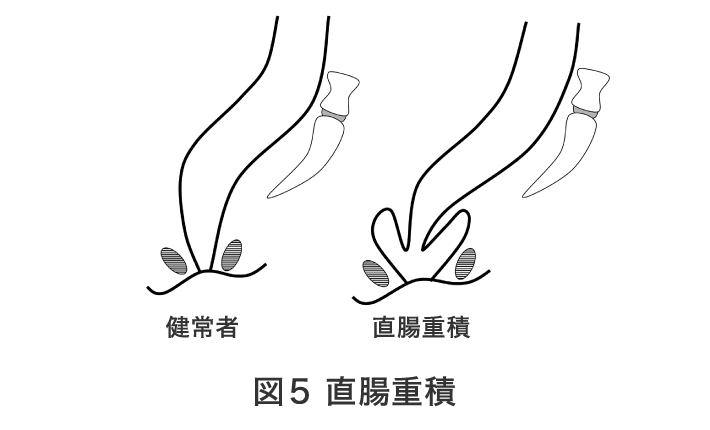
高齢の女性に多い疾患です。肛門疾患というよりはむしろ骨盤疾患です。
便、尿の排泄時に怒責(きばる、いきむ)癖がある方に発生しやすいようです。骨盤底筋、肛門括約筋が弱いため直腸が口側から飛び出て来る疾患で脱出時特徴ある肛門に変化します。
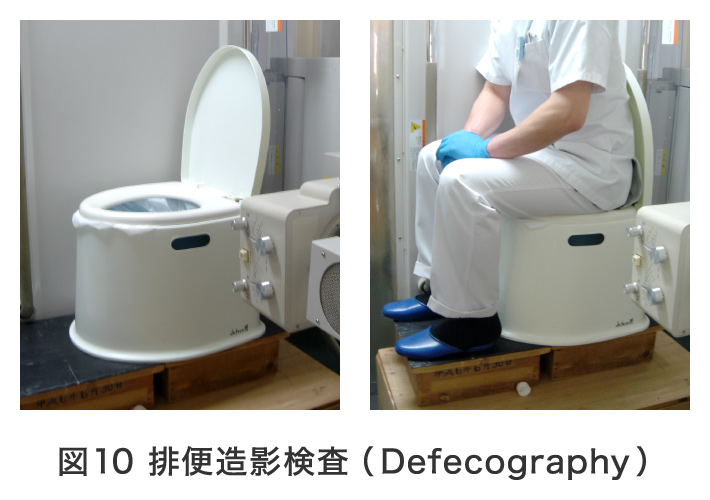
診察時に脱出を確認できない場合には排便造影検査を行い脱出の確認をします。
時として子宮脱や膀胱脱を合併することがあります。
治療は手術しかなく、肛門から行う場合と腹部から行う(腹腔鏡下に吊り上げる)場合があります。
検査結果や脱出長でどちらを行うのかを決定します。
ここでの肛門狭窄は器質的狭窄を指します。過去に手術歴があるものが多いです。患者さんの多くは排便困難を感じ、下剤で便を軟らかく自己コントロールされています。
便は細く、1回で出せないので回数が多くなります。
楽に排便できるよう手術で肛門径を広げるため皮弁形成術を行います。
慢性膿皮症は皮膚のアポクリン腺の感染で起こります。アポクリン腺が発達する思春期頃から発生し皮膚にたくさんの穴(瘻孔)が開き分泌物や膿が流出します。
下着はもちろんですが便器の便座が膿で汚れるほど重症であるのに長期間(何十年)放置されていることも珍しくありません。
皮膚の感染症ではありますが抗生剤投与はさほど効果が見られません。外科的切開開放術や膿皮切除を行います。
当院のデータでは30%に痔瘻の合併を認め、30%に再燃を認め、30%は予定外の追加手術が必要でした。
最近、生物学的製剤の使用が保険適応となりました。
ヒトパピローマウィルス感染による疣贅(ゆうぜい)で性行為感染症の一つです。
自覚症状は肛門周囲の疣贅触知、かゆみ、出血などです。
感染経路で最も多いのは男性間性交渉です。その他、温水便座洗浄機使用や大衆浴場で感染することもあるようです。
女性の場合には腟内に発生することもあります。
治療は肛門外病変だけなら保険適応のある専用外用薬塗布、肛門内病変を伴っている場合には入院手術が必要です。
HIVなどの性行為感染症の有無を調べる必要があります。
治療は切除、焼灼ですが再燃も少なくありません。すでにHIV感染症に対する治療を行っている方でも治療いたしますのでご安心ください。
肛門の手術は「痛くて転げ回る。」、「手術したら垂れ流しになる。」などという風評がありますがそのようなことは決してありません。
肛門疾患の治療には「良い排便」が必須であるので肛門の治療と同時に排便のコントロールを行うのが基本方針です。
特に術後早期の鎮痛、排便管理、食事指導には重きを置いております。症例によっては術前から排便コントロールを行います。

慢性便秘症診療ガイドラインでは便秘とは「本来体外へ排出すべき糞便を十分量かつ快適に排出できない状態」。と定義されています。例えば「3日に1回の排便で苦しい」、「軟便が毎日出てもすっきりしない」などが症状です。
慢性便秘症には大きく分けて結腸型(大腸型)と直腸肛門型があります。
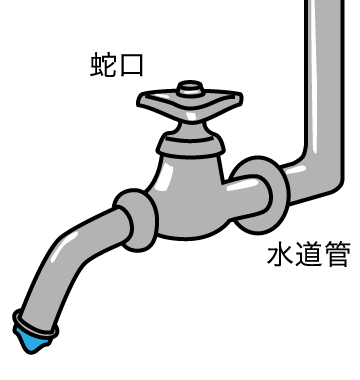
水道に例えますと結腸型は「水道管」、直腸肛門型は「蛇口」の故障にあたります。
水が出にくいのは「水道管」の問題なのか「蛇口」の問題なのか、すなわち大腸の問題なのか直腸肛門の問題なのかによって治療法が異なってきます。
しかし、原因を無視した単なる刺激性下剤(センナ、大黄、アロエ、キャンドルブッシュなどを含有*)の投与で済まされているのをよく見かけます。
このような薬剤は長期に使用し続けると腸管粘膜の神経に障害を来たし、感覚鈍麻となり生理的蠕動が起こらなくなります。依存性が強く一種の中毒症状を来たす場合もあります。ある種の健康食品やお茶、漢方にも含まれているので注意が必要です。元に戻すには長期間かかることも珍しくありません。
世間一般では「便が出ない」と言えば即「下剤」などと簡単に済むように思われがちですが実際はそうではありません。生活習慣、排便習慣から見直さなければならない事もあります。
慢性便秘症全般的に言えることですが他疾患に対する内服薬、全身疾患(糖尿病、膠原病)、手術歴(胃、腸、胆嚢、子宮)、偏った日々の食事、歯牙不良、嗜好品(アルコール、コーヒー)などが影響します。
また巷でインターネット内や折り込みチラシに誤った知識が氾濫し通販などで簡単に下剤や洗腸キットが手に入ることは便利になったとはいえあまり好ましくないと考えております。
弱みに付け込んだ便秘商法にも注意しなければなりません。
巷で言われている便秘症にあたります。癌やポリープに代表される腫瘍性疾患を始め、クローン病、潰瘍性大腸炎、感染症などの炎症性腸疾患や最近注目の過敏性腸症候群*が原因です。大腸内視鏡検査でこのような疾患が認めた方は疾患に応じた治療を、上記疾患が除外できた方は慢性便秘症に対する治療を開始します。
*過敏性腸症候群:ストレスなどで便形態が容易に変化する機能性の現代病です。大きくは便秘型、下痢型、混合型、分類不能型に分類されます。性格的にデリケートな方に起こりやすいです。ストレスは思い当たらずとも何かしろ些細な影響を受けていることが多いです。なお便失禁を伴うこともあります。
便は直腸まで来るがそこから「出せない状態」です。ガイドラインでは「便排出障害」と記されています。原因には次のような疾患があります。
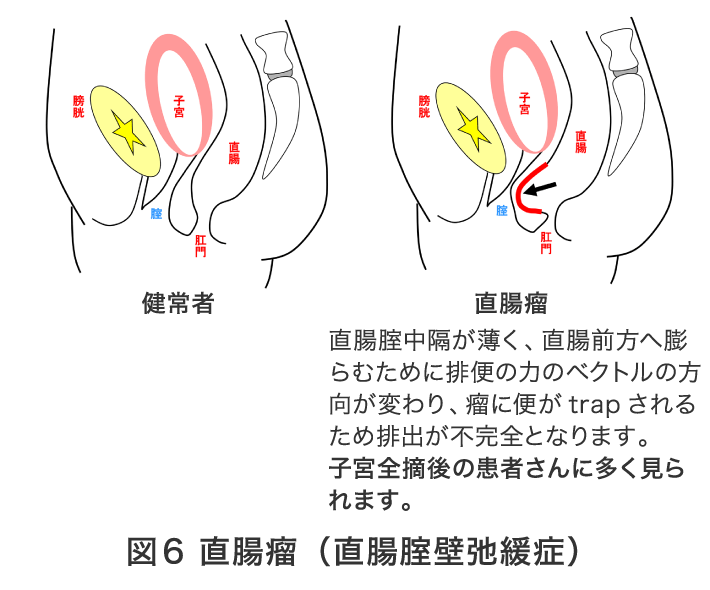
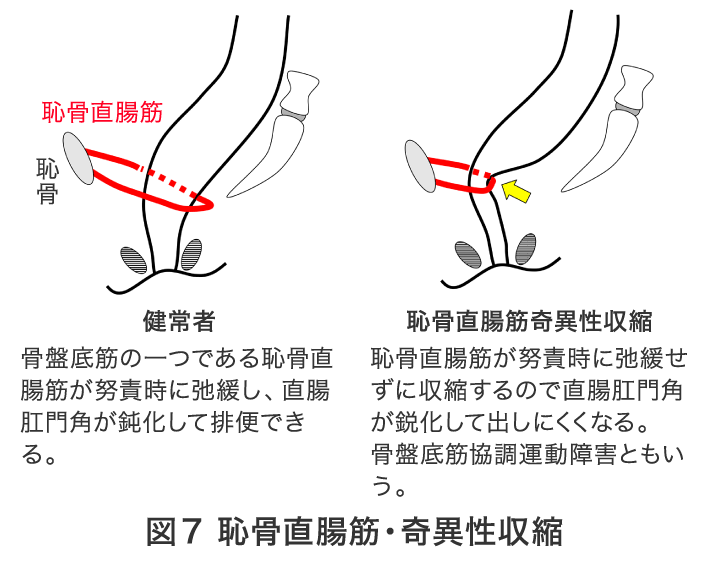
便失禁とは「無意識、自分の意思に反して肛門から便が漏れる症状」とガイドラインでは定義されています。
加齢、閉経、出産(難産、巨大児出産)、食生活、外傷、手術歴などのさまざまな原因が絡み合って起こります。
初産婦の10人に1人は重篤な括約筋断裂が起こっているといわれており、その90%は皮膚の下で起こっているため出産時に発見されることはありません。
よって隠れ患者が多く、出産後数十年も経ってから症状が出ることも珍しくありません。
どのような便が、どれくらいの頻度で漏れるのかを点数化し重症度を判定できます。
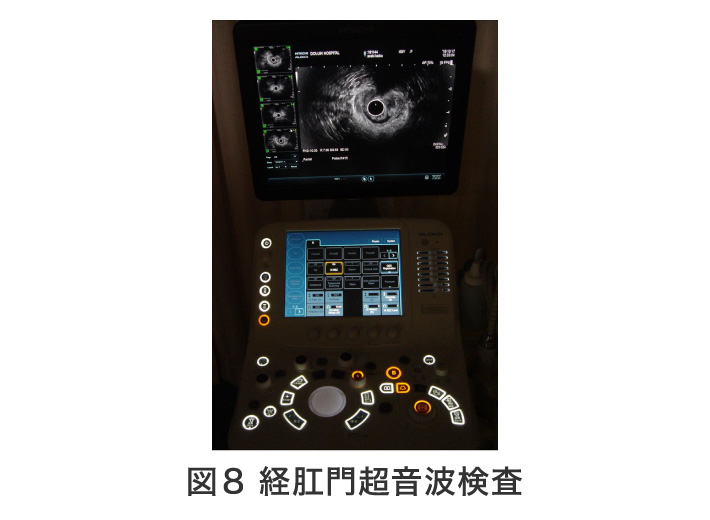
内視鏡検査、経肛門エコー、肛門内圧検査、排便造影検査などを行って詳細に検索し、治療方針を決定します。
完治は難しいですが生活の質を上げることを目標にします。
内服などの保存的治療が奏功しない場合には仙骨刺激療法(骨盤内ペースメーカー埋め込み)や人工肛門造設術が必要です。

私は平成2年に医師となって、父と同じく外科を専攻し研鑽を積んでまいりました。
父の逝去に伴い平成20年から病院長に就任いたしました。
専門は消化器外科、特に肛門外科です。
片手間に科目を標榜しているのではなく自主的に約7年間、大腸肛門病認定施設で高等教育を受けた経験を持つ大阪では数少ない医師と自負しております。
私たちは、肛門を消化器、特に大腸の一部であるという観点で捉え、肛門科ではなく「大腸肛門病センター」を掲げ、内科、外科問わず専門治療に取り組んでいます。
『健全な肛門は、健全な大腸に宿る』
便秘や下痢が痔の原因になることはよく知られた事実であり、出血が切れ痔やいぼ痔からと思っていたのに大腸がんが原因であった。などというケースがあるように、つまり肛門は大腸の末端器官であり、消化管の終末臓器なのです。
川下の問題は川上に原因があるかも知れないとお考えください。
これまでの延べ100,000人以上の診療と 6,500例以上の手術経験、最新の科学的根拠やガイドラインに基づき、いかなる肛門疾患に対しても学会認定大腸肛門病専門医として適切な対応と治療をご提供いたします。
肛門疾患は誰でも一度は病んだことのある疾患で決して珍しくはありません。
毎日クヨクヨ悩まず1回3分の診察を受けてスッキリしましょう。
その大部分は手術しないで保存的に治療が可能です。
また、「排便」を機能の一部と捉え「便秘」や「便もれ」を「機能性疾患」と考えてアプローチしております。
「おしり」のこと、「おつうじ」のことでお悩みの方は遠慮なく私たちにご相談ください。
当院は「国民健康保険」に基づく診療を行っております。


医療法人道仁会 道仁病院
病院長 宮﨑道彦
日本外科学会、日本消化器外科学会、日本大腸肛門病学会、日本消化器内視鏡学会、日本消化管学会、麻酔標榜医
日本外科学会、日本消化器外科学会、日本大腸肛門病学会
日本大腸肛門病学会評議員、日本臨床外科学会評議員、日本消化管学会代議員、日本大腸肛門病学会邦文誌編集委員(2012~2020)、肛門疾患ガイドライン作成委員(第一版、第二版)、近畿肛門疾患懇談会世話人、大阪府難病指定医、大阪府身体障害者指定医師(ぼうこう又は直腸機能障害)、小児特定疾病指定医、Best Doctors ®(2016-2017、2018-2019、2020-2021)
日本外科学会、日本消化器外科学会、日本大腸肛門病学会、日本消化管学会、日本内視鏡外科学会、日本消化器内視鏡学会、日本癌学会、日本癌治療学会、日本女性骨盤底医学会、日本エイズ学会、骨盤機能温存研究会、大腸肛門機能障害研究会
日本外科学会、日本大腸肛門病学会